Когда происходит дистресс плода
СОДЕРЖАНИЕ
- Преждевременные Роды Дистресс Синдрома плода.
- Предрасполагающие факторы стремительных родов:
- Клиническое руководство по антенатальной терапии кортикостероидами с целью профилактики респираторного дистресс-синдрома новорожденных
- Сурфактант
- Что происходит
- Опасность гипоксии для ребенка
- Что это такое
- Опасность при беременности
- Медицинские новости Информационно-новостной портал о здоровье, красоте и лекарствах
- Механизм развития (патогенез)
- Когда кесарево сечение неизбежно
- Гипоксия плода
- Острый респираторный дистресс-синдром (ОРДС)
- Кесарево сечение
- КИСЛОРОДНОЕ ГОЛОДАНИЕ РЕБЕНКА ВО ВРЕМЯ БЕРЕМЕННОСТИ И В РОДАХ. Как распознать, последствия гипоксии
- РДС новорженных Лаплас Сурфактант Горячев А.С.
Женщины, которые долго пытаются забеременеть и наконец получают заветные 2 полоски на тесте, приходя ко мне на прием, живо интересуются, на каком сроке уже может быть слышно сердцебиение плода на УЗИ, и расстраиваются, если на 5.5—6-й неделе еще не удается его поймать.
Состояние стресса у ребенка может привести к тому, что он будет заглатывать амниотическую жидкость, содержащую некоторое количество кала ребенка (этот кал называется меконием). Если ребенок вдыхает меконий, у него могут быть затруднения при дыхании, а иногда и прекращение дыхания.
Главная проблема детей, появляющихся на свет без поддержки врача или акушерки, состоит в том, что они переохлаждаются. В обстановке всеобщего возбуждения и паники зачастую никто не думает о том, как предохранить ребенка от охлаждения. А между тем, сразу после рождения его обязательно нужно завернуть в предварительно подогретое полотенце или хотя бы в рубашку отца, еще сохраняющую тепло его тела.
Предрасполагающие факторы стремительных родов:
Подойдет и одеяло. С пересечением пуповины, напротив, вполне можно подождать. Если вы хотите сделать это сами, то для перетягивания возьмите нить потолще. При этом важно пережать пуповину на достаточном расстоянии от пупка ребенка (не менее 10 см). Рождение плаценты по большей части происходит уже в клинике, но может случиться и раньше.
Развитие дыхательных нарушений связано с тем, что несмотря на активное дыхание, у ребенка не хватает сил, чтобы расправить спавшиеся альвеолы. При возникновении респираторного дистресс синдрома у ребенка появляется одышка, возникающая в возрасте от первых минут до первых часов жизни, может отмечаться «стонущее дыхание» за счет компенсаторного спазма голосовой щели на выдохе. Дыхательные нарушения проявляются западением грудной клетки на вдохе (втягивание мечевидного отростка грудины, подложечной области, межреберий, надключичных ямок), которые могут сопровождаться возникновением напряжения крыльев носа, раздувания щек (дыхание «трубача»); может отмечаться цианоз (синюшность кожных покровов прежде всего в области дистальных отделов конечностей – ладошек и стоп и носогубного треугольника) при дыхании воздухом с нарастающей потребностью в дополнительной подаче кислорода.
При угрозе преждевременных родов на 32 неделе гестации и менее беременная женщина должна быть госпитализирована в акушерский стационар III уровня (в перинатальный центр), где имеется отделение реанимации новорожденных. Риск развития РДС тем выше, чем более недоношенным рождается ребенок. Но этот риск можно снизить. Для этого всем беременным женщинам на сроке гестации 23-34 недели при угрозе преждевременных родов проводят курс гормональной терапии кортикостероидами для профилактики РДС недоношенных и снижения риска возможных неблагоприятных осложнений у ребенка таких, как ВЖК и НЭК. Возможны две альтернативные схемы пренатальной профилактики РДС: Бетаметазон – 12 мг внутримышечно через 24 часа, всего 2 дозы на курс; или Дексаметазон – 6 мг внутримышечно через 12 часов, всего 4 дозы на курс. Стероидные гормоны ускоряют созревание легких у плода. Максимальный эффект терапии развивается спустя 24 часа после начала терапии и продолжается неделю. К концу второй недели эффект от терапии стероидами значительно снижается. Повторный курс профилактики РДС рекомендован только спустя 2-3 недели после первого в случае повторного возникновения угрозы преждевременных родов на сроке беременности менее 33 недель.
Профилактически уже в первые 20 минут жизни всем детям, родившимся на сроке гестации 26 недель и менее при отсутствии проведения их матерям полного курса антенатальной профилактики стероидами проводится введение сурфактанта в легкие. Также сурфактант в родильном зале вводится всем новорожденным гестационного возраста ≤ 30 недель, потребовавшим интубации трахеи в родильном зале. Наиболее эффективное время введения первые 20 минут жизни. Недоношенным детям гестационного возраста > 30 недель, потребовавшим интубации трахеи в родильном зале при сохраняющейся зависимости от FiО2 > 0,3-0Наиболее эффективное время введения – первые два часа жизни. Недоношенным детям на стартовой респираторной терапии методом СРАР в родильном зале при потребности в FiО2 ≥ 0,5 и более для достижения SpО2 = 85% к 10 минуте жизни и отсутствии регресса дыхательных нарушений, а так же улучшения оксигенации в последующие 10-15 минут.
Важное событие внутриутробного развития легких - синтез и секреция сурфактанта альвеоцитами II типа (специальные клетки, выстилающие изнутри альвеолы). Альвеолы - это своеобразные "мешочки", которыми заканчивается разветвление бронхиального дерева. Именно в альвеолах происходит газообмен между вдыхаемым воздухом и кровью. Основная функция сурфактанта - снижение сил поверхностного натяжения альвеол и повышение эластичности легочной ткани. Сурфактант предотвращает спадение и "склеивание" альвеол в конце выдоха. Если альвеолы "склеиваются", они уже не участвуют в газообмене, и в организме развивается гипоксия (недостаточность кислорода в тканях, в первую очередь в центральных органах жизнеобеспечения - головном мозге, почках, надпочечниках). В сурфактанте в значительном количестве содержатся фосфолипиды (лецитин, сфингомиелин, фосфотидилхолин, фосфотидилглицерин). По соотношению лецитина к сфингомиелину в амниотической жидкости косвенно можно судить о количестве внутриальвеолярного сурфактанта и степени зрелости легких.
Клиническое руководство по антенатальной терапии кортикостероидами с целью профилактики респираторного дистресс-синдрома новорожденных
На образование сурфактанта и созревание легких плода может влиять много факторов, например, повышение уровня глюкозы и инсулина в крови плода при нарушениях углеводного обмена у матери (сахарный диабет, диабет беременных). Кстати прием ГК предрасполагает к развитию гиперинсулинемиии и гипергликемии в крови и матери, и плода.
Проблема нарушения внутриутробного роста и развития является достаточно распространенной и регистрируется при каждой 10-й беременности. Около 40% плодов, имеющих массу и/или длину тела ниже 10-го перцентиля, являются здоровыми детьми, а снижение антропометрических показателей может быть отнесено к их конституциональным особенностям. В 20% случаев причиной задержки внутриутробного развития (ЗВУР) является генетическая или инфекционная патология (делеция короткого плеча 4-й хромосомы, длинного плеча хромосомы 13, трисомия по 13-й, 18-й, 21-й парам, наследственные заболевания обмена веществ, герпетическая и цитомегаловирусная инфекция) [1].
Сурфактант
Сурфактант — уникальный комплекс, состоящий из белков, углеводов и фосфолипидов. Синтез этого вещества осуществляется клетками эпителия, выстилающего альвеолы — альвеолоцитами. Помимо всего, эта «смазка» обладает целым рядом замечательных свойств — он участвует в обмене газов и жидкости через легочный барьер, в удалении инородных частиц с поверхности альвеол, защите стенки альвеол от окислителей и перекисей, в некоторой степени — и от механических повреждений.
Недостаточно количество сурфактанта в легких недоношенного ребенка приводит к тому, что на выдохе лёгкие как бы захлопываются (спадаются) и ребёнку приходится при каждом вдохе их заново раздувать. Это требует больших затрат энергии, в результате силы новорожденного истощаются и развивается тяжёлая дыхательная недостаточность. В 1959 году американскими учеными М.Е. Avery и J. Mead была обнаружена недостаточность легочного сурфактанта у недоношенных новорожденных детей, страдающих респираторным дистресс-синдромом, таким образом и была установлена основная причина РДС. Частота развития РДС тем выше, чем меньше срок, на котором родился ребенок. Так, им страдают в среднем 60 процентов детей, родившихся при сроке беременности менее 28 недель, 15—20 процентов — при сроке 32—36 недель и всего 5 процентов — при сроке 37 недель и более.
Что происходит
Клиническая картина синдрома проявляется, прежде всего, симптомами дыхательной недостаточности, развивающимися, как правило, при рождении, или через 2-8 часов после родов — учащение дыхания, раздувание крыльев носа, втяжение межреберных промежутков, участие в акте дыхания вспомогательной дыхательной мускулатуры, развитие синюшности (цианоза). Из-за недостаточной вентиляции легких очень часто присоединяется вторичная инфекция, и пневмония у таких младенцев — отнюдь не редкость. Естественный процесс выздоровления начинается после 48-72 часов жизни, однако не у всех детей этот процесс идёт достаточно быстро — из-за развития упомянутых уже инфекционных осложнений.
Портал iLive не предоставляет медицинские консультации, диагностику или лечение. Информация, опубликованная на портале, предназначена только для ознакомления и не должна использоваться без консультации со специалистом. Внимательно ознакомьтесь с правилами и политикой сайта. Вы также можете связаться с нами!
В ответ на снижение оксигенации пуповинной крови возникает последовательность компенсаторных реакций плода, позже сменяющихся декомпенсацией. Основная идея биофизического мониторинга - обнаружение реакций плода на метаболические сдвиги: ранних или хронических (в виде уменьшения объема околоплодной жидкости), а также поздних или острых (в виде снижения различных составляющих двигательной активности плода и реактивности сердечной деятельности).
Созревание рефлекторных функций ЦНС плода происходит постепенно: первые общие движения тела регистрируются в 6 нед, первые дыхательные движения - в 12-14 нед, ускорение ЧСС в результате движений тела (миокардиальный рефлекс), а также циклы сна и бодрствования формируются к 20-й нед [2].
Фетальный миокардиальный рефлекс (МКР) проявляется ускорением (акцелерацией) ЧСС плода в ответ на его же собственные спонтанные движения. При ацидозе плода функции ЦНС, в том числе и МКР угнетаются, из-за чего вариабельность сердечного ритма плода снижается. Выраженность МКР характеризует компенсаторные возможности плода.
Частота ЗВУР в популяции весьма вариабельна и зависит от ряда причин. Так, у практически здоровых беременных СЗРП плода регистрируют в 3–5% случаев, при отягощенном акушерско-гинекологическом диагнозе и осложненной беременности — в 10–25% [4]. По данным ВОЗ число новорожденных с задержкой развития колеблется от 31,1% в Центральной Азии до 6,5% в развитых странах Европы [5]. На основании результатов исследований, проведенных в г. Новосибирске (работа выполнялась совместно с врачами генетиками), установлено, что частота регистрации ЗВУР у детей при врожденных пороках развития достигает 14,2%, а при наличии множественных пороков развития — 27,5%, при наследственной патологии ЗВУР регистрируется у 20% детей, в т. ч. у 50,4% вследствие хромосомных и у 49,6% — генных «поломок». У детей с малыми аномалиями развития ЗВУР встречается в 32,4% случаев [6]. Частота ЗВУР увеличивается с уменьшением гестационного возраста при рождении и может достигать 60% среди родившихся недоношенными [7].
На сегодняшний момент данная шкала является наиболее оптимальной для оценки отклонений в физическом развитии родившегося ребенка и должна использоваться в том числе для детей, родившихся с ЗВУР. В отличие от стандартов ВОЗ, она учитывает не только пол ребенка, но и его гестационный возраст (24–42 недели). Если масса и/или длина тела ниже 10-го перцентиля, у ребенка диагностируется ЗВУР. Показатели менее 3-го перцентиля свидетельствуют об умеренной или тяжелой ЗВУР. В дальнейшем для установления степени недостаточности питания у детей необходимо рассчитывать сигмальные отклонения — Z-scores (WHO Child Growth Standards, программа WHO Anthro, 2006) [9]. Шкалы INTERGROWTH-21st позволяют своевременно выявлять проблему задержки развития, но в проект были отобраны беременные с низким риском фетальных проблем роста, что основано на их социальных, репродуктивных характеристиках и истории болезни, среди них задержка развития плодов выявлена только в 3,8% [12], соответственно, категория пациентов с ЗВУР осталась наименее изученной. В этой связи врачи по-прежнему не имеют четкого инструмента для дальнейшей оценки физического развития детей, родившихся с ЗВУР.
В стадии разработки экспертами ВОЗ также находятся таблицы, отражающие массо-ростовые показатели плода в зависимости от роста родителей, что очень важно для выявления конституционально маленьких плодов. В июне 2018 г. стартовало еще одно очень важное клиническое исследование «Оптимальный рост недоношенных новорожденных с недостаточным ростом» (NCT02999945). В данном исследовании будут изучены антропометрические данные, определены параметры метаболизма, микробиоты стула и развития нервной системы, планируется проследить катамнез детей до 2-летнего возраста.
Ежегодно 15 миллионов детей рождаются «слишком рано» по оценкам Всемирной организации здравоохранения, это более чем 1 на 10 младенцев. Около 1 миллиона детей ежегодно умирают из-за осложнений, вызванных преждевременными родами [1]. Недоношенность является основной причиной заболеваемости, инвалидности и детской смертности до 5 лет [2]the Millennium Development Goal (MDG. Как известно, ведущей причиной проблем недоношенности является незрелость легких плода и поэтому антенатальная профилактика респираторного дистресс-синдрома (РДС) плода до настоящего времени остается наиболее эффективным методом, направленным на снижение перинатальной заболеваемости и смертности и, соответственно, действенным механизмом управления рисками в акушерской практике.
Бетаметазон и дексаметазон являются наиболее широко изученными и используемыми ГКС для профилактики РДС плода. Оба в активной форме проникают через плацентарный барьер и имеют почти идентичную биологическую активность. Оба обладают слабой иммуносупрессивной и не обладают минералокортикоидной активностью при кратковременном применении. Химически препараты отличаются только наличием метильной группы, однако бетаметазон имеет более длительный период полувыведения из-за меньшего клиренса и большего объема распределения. В 2000 году группа экспертов из Национального института детского здоровья и развития человека США (NICHD) провела сравнительный обзор всех доступных отчетов о безопасности и эффективности бетаметазона и дексаметазона. В результате не было найдено значительных различий и преимуществ использования одного препарата, в сравнении с другим. Из 10 исследований, включенных в Кокрейновский обзор, не было отмечено различий в перинатальной смертности или изменениях в биофизической активности плода, однако наблюдалось снижение частоты внутрижелудочковых кровоизлияний при использовании дексаметазона (ОР 0,44, 95% ДИ 0,21–0,92) [4]. В качестве альтернативы выступает обсервационное исследование, проведенное в США. Полученные данные говорят о меньшей частоте неблагоприятных неврологических осложнений и нарушений слуха через 18–22 месяцев после применения бетаметазона у детей с экстремально низкой массой тела. Однако эти данные ограничены и не считаются достаточными и достоверными для предпочтения и выбора препарата [5].
Американское общество акушеров-гинекологов (ACOG) рекомендует однократный курс ГКС беременным с угрожающими преждевременными родами в сроке гестации от 24 0/7 недель до 33 6/7 недель беременности, у которых сохраняется риск преждевременных родов в течение 7 дней, при преждевременном излитии околоплодных вод и многоплодной беременности. Однократный курс бетаметазона рекомендуется беременным женщинам в сроке 34 0/7 – 36 6/7 недель беременности при угрозе преждевременных родов в течение 7 дней, при условии, что у этих пациенток ранее не проводилась профилактика РДС плода. Регулярные повторные курсы (а именно, более двух) в настоящее время не рекомендуются. Однократный повторный или «спасительный» курс следует рекомендовать пациенткам при сроке гестации менее 34 0/7 недель беременности при сохраняющейся угрозе преждевременных родов в течение 7 дней, у которых предшествующий курс профилактики применялся более 14 дней назад. «Спасительный» курс антенатальной профилактики РДС плода может быть выполнен после 7-дневного интервала от предшествующего курса, если это обусловлено клинической ситуацией [6].
Процесс родов физически очень тяжелый как для мамы, так и для малыша. В ходе всего родового процесса, начиная с поступления в роддом, врачи постоянно контролируют состояние ребенка. Для этого они оценивают частоту сердцебиения и другие параметры. Очень важно внимательно и регулярно следить за состоянием ребенка, чтобы своевременно заподозрить гипоксию и предпринять меры по спасению жизни малыша.
В процессе родовой деятельности дистресс у плода может развиться на стадии схваток или при прохождении через кости малого таза. Акушер определяет проблему по нарушению сердечного ритма и изменению количества движений плода. Если ребенок не может пройти через родовые пути, то применяют стимуляцию медикаментами, вакуум-экстракцию или перинеотомию, кесарево сечение.
кто-нибудь рожал с таким диагнозом как все прошло как дальше ребенок развивалсямы родились на 38 неделе кс. 8 по апгар. щас два месяца. не гулит. пару раз что-то пыталась и молчит. язык бывает достает(тут вообще стпанное поведение иногда бывает, даже иногда пугает меня)были у невролога(планово) сказала все хорошо, дала направление узи мозга сделать. но пока ждем очередь нашу я тут спрошу. может кто поделится опытом. ну а так обычный ребенок, по физиологии отклонений нет, а вот нервная система под вопросом
"Выясняется, что эффекта от прогестинов на большом количестве пациенток нет. На этом ставится большая и жирная точка. Прогестины для лечения угрозы не вынашивания беременности НЕ ЭФФЕКТИВНЫ. Дискуссия по данному вопросу завершается. В мире. Но не в России".
"Теперь другой пример – лечебная манипуляция – эпизиотомия (рассечение промежности в родах). Обобщенный обзор на более чем 57 000 наблюдений, в который входят 12 рандомизированных исследований, проведенных в разных странах, в разное время, разными авторами, показал отсутствие клинической эффективности эпизиотомии. Это калечащая женщину операция. Цивилизованное мировое акушерство вынуждено был пересмотреть свои позиции. И следующий шаг – это организационный. Эксперты ВОЗ определили: если в акушерском стационаре делается более 10% эпизиотомий к общему количеству родов, то данный родильный дом признается НЕ КВАЛИФИЦИРОВАННЫМ. Рекомендованное ВОЗ количество эпизиотомий 1,5 – 2% к общему количеству родов. Это – доказательная медицина. Это – реальный результат, примененный на практике. В настоящее время эпизиотомии в мире делаются только по трем показаниям:Тяжелый дистресс плода (кислородная недостаточность)Сердечно-легочная недостаточность у матери.Предыдущий разрыв промежности 3-4 степени с деформацией тканей промежности.
Опасность гипоксии для ребенка
О дистрессе говорят, если наступает кислородное голодание ребенка, то есть развивается гипоксия. Кислород не поступает в достаточном количестве и развивается нарушение в работе разных органов и систем малыша. Также могут наступить преждевременные роды или выкидыш.
Что это такое
Важно отметить, что симптомы могут появиться на любом сроке беременности или во время родов. Считается, что чем меньше срок беременности, тем данный синдром опаснее для малыша. Эту тему мы наиболее точно отразим в следующем пункте. Почему опасность минимизируется к 30-й неделе беременности На таком большом сроке уже становится возможным проведение экстренной операции кесарева сечения. В процессе родов можно прибегнуть к методам, которые уменьшают время второго периода, или опять же прибегнуть к хирургическому вмешательству (если головка малыша еще не закрепилась в родовых путях).
Опасность при беременности
Именно по этой причине женщине необходимо прислушиваться к советам врача и соглашаться даже на экстренную операцию, которая помогает избежать смерти малыша. На поздних сроках при появлении симптомов проводится операция кесарева сечения. При небольшом сроке беременности врачи назначают препараты, которые помогают обогатить ткани кислородом. При тяжелой форме дистресса (критической) проводится подготовка дыхательных путей плода и оперативное вмешательство, которое спасет новую жизнь.
Медицинские новости Информационно-новостной портал о здоровье, красоте и лекарствах
Причины заболевания – недостаток или изменение свойств сурфактанта. Это поверхностно-активное вещество, обеспечивающее эластичность и упругость легких. Он выстилает изнутри поверхность альвеол – дыхательных «мешочков», через стенки которых происходит обмен кислорода и углекислого газа. При недостатке сурфактанта альвеолы спадаются, и дыхательная поверхность легких уменьшается.
Легкие начинают окончательно формироваться после 28 недели беременности. Чем раньше произойдут преждевременные роды, тем выше риск патологии. Особенно часто страдают мальчики. Если ребенок родится раньше 28 недели, заболевание у него практически неизбежно.
• «хроническая гипоксия плода» (компенсированная, субкомпенсированная и
декомпенсованная);
• «острая гипоксия»;
• «угроза гипоксии или асфиксии»;
• «фетоплацентарная недостаточность».
Истинные причины нарушений сердечной деятельности плода, его биофизического
профиля и пуповинного кровотока установить с помощью современных неинвазивных
методов исследование невозможно! Поэтому в наше время все нарушения
функционального состояния плода определяют термином «Дистресс плода» (от
distress- страдание).
2., увеличение объема циркулирующей крови, эссенциале. Принципиальные позиции
относительно изменения практического подхода к перинатальной охране плода
Необходимо изменение конечной цели диагностики внутриутробного состояния плода,
а именно - выявление дистесса плода, при котором нужна не медикаментозная
терапия, а оперативное родоразрешение. Из позиций доказательной медицины
известно, что безотлагательное родоразрешение и эффективная реанимация
новорожденного - единственное вмешательство, которое может улучшить результат (ACOG
& AAP, 2003). Ведь не существует ни одного эффективного метода медикаментозного
или немедикаментозного лечения дистресса плода(уровень доказательности А), как
во время беременности, так и в родах. Медикаментозная терапия дистресса плода во
всех протоколах мира отсутствует! Согласно разработанного протокола, сегодня мы
гипоксию плода не лечим! В одних случаях есть беременные, которые требуют
срочного родоразрешения вследствие состояние плода, с целью предоставления
реанимационных мероприятий новорожденному. Во всех других случаях мы просто
наблюдаем состояние плода.
На сегодняшний день доказана неэффективность следующих вмешательств при
дистрессе плода (уровень доказательности А): постельный режим, аспирин и
дипиридамол, эстрогены, кислород, глюкоза, витамины, метаболиты, токолитики,
блокаторы кальциевых каналов,увеличение объёма циркулирующей
крови,эссенциале,актовигина.
Почему результаты медикаментозной терапии дистресса плода меньше, чем ожидалось
Во-первых: медикаментозное лечение не устраняет причины дистресса, не имеет
влияния на перинатальные результаты, в большинстве случаев является тщетным, а в
ряде случаев приводит к ухудшению состояния плода. Во-вторых, самое важное:
медикаментозная терапия отдаляет момент своевременного родоразрешения при
дистрессе плода во время беременности и в родах, а следовательно и
своевременность предоставления эффективной реанимационной помощи новорожденному.
Поэтому в наше время мы оставляем только следующие этапы неотложной помощи при
дистрессе плода во время беременности и в родах:
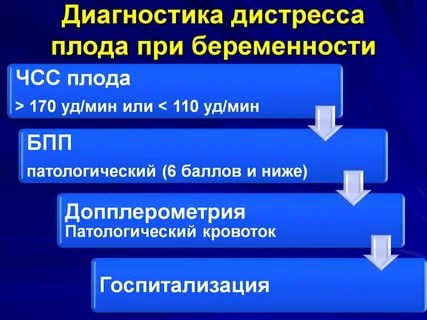
а) стойкой тахикардии > 180 уд./мин., или стойкой брадикардии < 100 уд./мин. и вариабельности ритма - 2 уд./мин. и меньше (монотонный ритм), которые в 90% случаев ассоциируются с глубоким метаболическим ацидозомб) наличии ранних децелераций с амплитудой > 50 уд./мин.в) наличии вариабельных децелераций с амплитудой > 50 уд./мин.г) наличии поздних децелераций с амплитудой > 30 уд./мин.
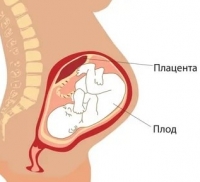
Дистресс плода (внутриутробная гипоксия, респираторный дистресс-синдром (РДС), угрожающее состояние плода, синдром дыхательных расстройств) – ответная реакция плода на снижение концентрации кислорода в крови. Согласно данным ВОЗ, дистресс плода возникает примерно в 20% случаев от общего количества беременностей.
Дистресс в острой форме возникает во время родов. Часто его причиной становится обвитие пуповины, ее выпадение или пережимание. Некоторые состояния угрожают и жизни матери, в частности, отслоение плаценты, маточное кровотечение. Факторы риска дистресса плода:
Механизм развития (патогенез)
Болезнь является самой частой патологией новорожденных. Она связана с недостатком сурфактанта, что ведет к спадению участков легкого. Дыхание становится неэффективным. Снижение концентрации кислорода в крови приводит к повышению давления в легочных сосудах, а легочная гипертензия усиливает нарушение образования сурфактанта. Возникает «порочный круг» патогенеза.
Чем помочь может ромашка при беременности?
Когда начинаются месячные после родов
Можно ли принимать азитромицин при беременности
Можно ли антибиотики при беременности
Что такое кольпит при беременности
Прививка от гриппа беременным